
「寝たいのに、なかなか眠れない」
「取引先との商談中に、突然、居眠りしてしまう」
「自分に記憶はないが、睡眠中に暴力的行動をしているらしい」
これらは、どれも睡眠障害の可能性を示す兆候です。
睡眠障害とは、睡眠に関連した多種多様な病気の総称であり、代表的な病気として、不眠症・過眠症・睡眠時随伴症があります。
睡眠障害が生じると、日常生活や心身にさまざまな影響が現れます。
睡眠障害を放置すれば、深刻な健康問題を引き起こすリスクがあるため、注意しなければなりません。
本記事では、睡眠障害とは何か、定義や具体的な症状、治療法、適切に対処するための心構えについて、解説します。
睡眠障害について知識を身につけ、現状の改善に向けて、一歩を踏み出していきましょう。
1. 睡眠障害とは?基本の知識

最初に、睡眠障害とは何か、基本の知識からご紹介します。
| 1.睡眠障害の定義 2. 睡眠障害の症状 3. 睡眠障害は7系統・約80種類 4. 診断フローチャート |
1-1. 睡眠障害の定義
冒頭でも触れましたが、睡眠障害とは睡眠に関連した病気の総称です。厚生労働省のWebサイトでは、以下のとおり、解説されています。
【睡眠障害とは?】
睡眠に関連した多種多様な病気の総称。大きく分類すると、不眠症・過眠症・睡眠時随伴症がある。
睡眠に関連した多様な病気を、まとめて睡眠障害と呼びます。
睡眠障害のなかで最も多いのが、不眠症です。不眠症とは、その人の健康を維持するために必要な睡眠時間が、量的あるいは質的に低下し、そのために社会生活に支障をきたしたり、自覚的にも悩んでいる状態をいいます。
過眠症とは、日中に過剰な眠気がおきる状態をさします。仕事や学習など日常生活に支障をきたすような場合には、病的と考えられます。
睡眠時随伴症は、睡眠中におきるねぼけ行動をさします。
出典:厚生労働省「睡眠障害」
1-2. 睡眠障害の症状
どのような症状が出るのかは、睡眠障害の中でも具体的な病気によって異なりますが、たとえば以下が挙げられます。
【睡眠障害の症状】
・眠れない(寝入りに時間がかかる・夜中に何度も目が覚める・朝早くに目が覚めてしまう)
・大きないびき、寝ているときに息が止まる、息苦しくて何度も目が覚める
・日中の耐え難い眠気、寝てはいけない場面で突然眠り込んでしまう
・大きな寝言、睡眠中に夢を見ながら暴れる
・足がむずむず、ぴくぴくして眠れない
・睡眠リズムが乱れて学校・仕事に行けない(昼夜逆転してしまう、少しずつ寝る時間が遅くなる)
出典:NCNP「睡眠障害」
1-3. 睡眠障害は7系統・約80種類
先ほどから“多種多様な病気の総称” というフレーズが出ていますが、睡眠障害ガイドラインによれば、具体的には〈睡眠障害は7系統、約80種類ほどに分類される〉といいます。
【睡眠障害の7群】
(1)不眠症
(2)睡眠関連呼吸障害群(閉塞性睡眠時無呼吸症候群など)
(3)中枢性過眠症群(ナルコレプシー、特発性過眠症など)
(4)概日リズム睡眠-覚醒障害群(睡眠相後退型、交代勤務型など)
(5)睡眠時随伴症群(夢中遊行、レム睡眠行動障害など)
(6)睡眠関連運動障害群(レストレスレッグス症候群など)
(7)その他の睡眠障害
※上記の分類は米国睡眠医学会の睡眠障害国際分類 ICSD-3(International Classification of Sleep Disorders 第3版)によるものです。
1-4. 診断フローチャート
以下は、睡眠障害の診断フローチャートです。
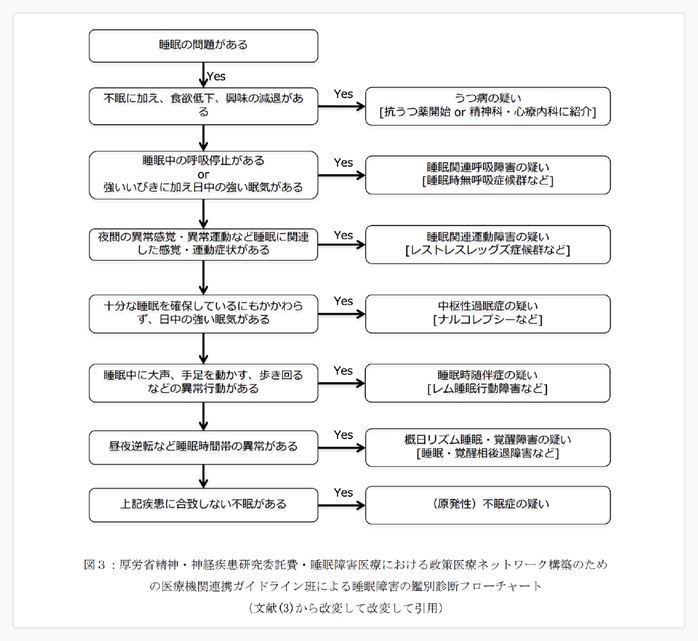
文献(3)睡眠障害の診断・治療ガイドライン: 睡眠医療 2 巻、 ライフ・サイエンス社; 2008.
注意点として、睡眠障害のケアには、医療の専門家によるサポートが不可欠です。
睡眠障害に思い当たる部分があれば、自己判断や自己流のケアを行うのではなく、かならず医療機関を受診するようにしてください。
※具体的な受診の方法については、この後「3. 「睡眠障害かも?」と思ったらすべきこと」の章にて詳しくお伝えします。
2. 睡眠障害の種類

続いて、大きく7つの種類に分けられる睡眠障害について、それぞれ見ていきましょう。
1. 不眠症 |
2-1. 不眠症
1つめの睡眠障害の種類は「不眠症」です。
不眠症の特徴としては、以下が挙げられます。
・入眠困難:なかなか寝つけない ・中途覚醒:夜中に何度も目を覚ます ・早朝覚醒:朝早く目が覚めて再び眠るのが難しい |
眠りに伴う休息感が薄れるため、健康や仕事のパフォーマンス、生活の質に悪影響が生じる病気です。
NCNP病院のサイトでは、
〈眠れないことへの恐怖感から眠ろうと努力するほど、不眠はかえって悪化する傾向がある〉
と指摘されています。
治療は不適切な睡眠習慣や対処法を見直すことから始まり、睡眠薬を用いた薬物療法を行うこともあります。
2-2. 睡眠関連呼吸障害群
2つめの睡眠障害の種類は「睡眠関連呼吸障害群」です。
睡眠関連呼吸障害の特徴としては、以下が挙げられます。
・睡眠中に何度も呼吸が停止する ・呼吸が浅くなることにより血液中の酸素不足が生じ、深刻な健康被害をもたらす |
睡眠関連呼吸障害にはいくつかのタイプがあります。
・閉塞性睡眠時無呼吸(OSA):舌・喉の筋肉が睡眠中に弛緩し、気道が閉塞もしくは狭窄することで生じる ・中枢性睡眠時無呼吸症候群(CSAS):呼吸を調整している脳の呼吸中枢がはたらかないために生じる |
以下に当てはまる場合は、睡眠関連呼吸障害の可能性があります。
(1)周囲の方からいびきを指摘される
(2)夜間の睡眠中によく目が覚める(息苦しくなって目覚めることもある)
(3)起床時の頭痛や体のだるい感じ
(4)日中の眠気などがある
睡眠時無呼吸が続くと、高血圧、脳卒中、心筋梗塞、糖尿病などのリスクが高まるため、適切な治療が必要です。
治療法としては、たとえばCPAP(シーパップ:持続陽圧呼吸療法)のように、医療装置を使って空気を気道に送り込む方法があります。
【CPAPのイメージ画像】
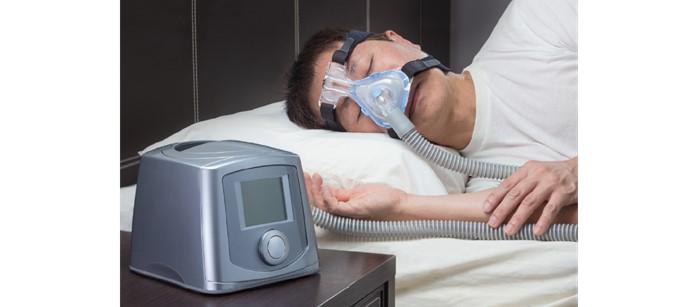
参考:NCNP病院「睡眠関連呼吸障害」、近畿中央呼吸器センター「睡眠時無呼吸症候群 – 独立行政法人国立病院機構 」
2-3. 中枢性過眠症群
3つめの睡眠障害の種類は「中枢性過眠症群」です。
中枢性過眠症群は、睡眠を妨げる病気や極度の睡眠不足がないにもかかわらず、日中に著しい眠気が現れる睡眠障害です。
中枢性過眠症群には、以下の病気が含まれます。
・ナルコレプシー:耐え難い睡眠欲求の出現と、通常眠ることがない状況(食事中や歩行中など)での居眠り(睡眠発作)を特徴とする、慢性の睡眠障害 ・特発性過眠症:日中の過剰な眠気と居眠りを特徴とし、夜間の睡眠時間が長い(10時間以上)タイプと睡眠時間が通常のタイプがある ・クライネ・レビン症候群(反復性過眠症・周期性傾眠症):過剰な眠気と睡眠時間の延長が、認知や行動の変化とともに、繰り返し現れる |
これらの過眠症は、学業・仕事の妨げになります。
たとえば、入学試験や顧客との商談中など、通常では考えられない状況で居眠りすることもあります。
転倒・転落や、交通事故などのリスクが高まることも重大な問題であり、検査を受けて必要な治療を受けることが大切です。
参考:NCNP病院「中枢性過眠症」、厚生労働省「昼間の眠気」
2-4. 概日リズム睡眠 – 覚醒障害群
4つめの睡眠障害の種類は「概日リズム睡眠 – 覚醒障害群」です。
ヒトの体内時計の周期は、約25時間であり地球の周期とは約1時間のズレがあります。
本来、1時間のズレを調整しながら、体内時計は適切に動いています。
しかし、このズレを修正できないと“睡眠 – 覚醒リズム”に乱れが生じ、睡眠の障害が起こるケースがあります。この睡眠障害を「概日リズム睡眠-覚醒障害群」といいます。
同調障害の種類により、複数の種類に分けられています。
・睡眠・覚醒相後退障害(DSWPD):極端な遅寝・遅起きが特徴 ・睡眠・覚醒相前進障害(ASWPD):極端な早寝・早起きが特徴 ・不規則睡眠・覚醒リズム障害(ISWRD):1日のなかで睡眠と覚醒が不規則に現れる ・非24時間睡眠・覚醒リズム障害(Non-24):毎日30分から1時間程度、睡眠 – 覚醒リズムが後退していく ・交代勤務障害:夜勤などの通常は眠る時間帯に労働することに伴って不眠や過剰な眠気が生じる ・時差障害:海外(時差地域)への渡航により体内時計リズムと明暗周期が一致しなくなり、不眠や過剰な眠気が生じる |
治療法としては、高照度光治療器や、メラトニンと呼ばれるホルモンを用い、体内時計の同調を促す治療が行われます。
入院環境下で、睡眠 – 覚醒リズムを整える治療を行うこともあります。
参考:厚生労働省「睡眠・覚醒リズム障害」、NCNP病院「概日リズム睡眠・覚醒障害(CRSWD)」
2-5. 睡眠時随伴症群
5つめの睡眠障害の種類は「睡眠時随伴症群」です。
睡眠時随伴症は、寝ぼけ行動の総称です。寝ぼけのほか、夜尿、歯ぎしり、悪夢など望ましくない現象、睡眠中に起こる異常な行動や体験を総称して、睡眠時随伴症といいます。
以下のような種類があります。
・夜驚症:睡眠中に突然叫び声を上げたり泣き出したりする ・睡眠時遊行症:寝床を出て歩き回り、時には走り出すこともある ・睡眠関連摂食障害(SRED):物を調理し食べるといった動作を特徴とする ・悪夢障害:悪夢によって眠りが妨げられる。心的外傷後ストレス障害(PTSD)やうつ病に合併して出現することもある ・レム睡眠行動障害:睡眠中に突然、大声の寝言や奇声を発したり、暴力的な行動をする |
睡眠時随伴症の多くは小児期に始まり、思春期早期に自然に治ります。そのため治療の対象となることはまれです。
しかしながら、本人や周囲の人に危険が及ぶ場合や、50歳以降の男性に多く見られるレム睡眠行動障害などは、必要に応じて薬物療法が行われます。
危険性がある場合には、寝室の安全性を高め、睡眠時に施錠するなどの対策を講じることも大切です。
参考:厚生労働省「睡眠時随伴症」、NCNP病院「睡眠時随伴症」
2-6. 睡眠関連運動障害群
6つめの睡眠障害の種類は「睡眠関連運動障害群」です。
睡眠関連運動障害は、睡眠中や睡眠前後に出現する体の動き(例:足が勝手にピクッピクッと動き続ける)によって、睡眠が妨げられる病気です。
以下のような種類があります。
・むずむず脚症候群(RLS):夕方から夜にかけて四肢(主に下肢)に「むずむず」「痛い」「かゆい」「虫が這う」等で表現される不快な感覚が出現し、四肢を動かしたい衝動に駆られる ・周期性四肢運動障害(PLMD):四肢(主に下肢)の筋肉が急速に収縮しては弛緩する不随意運動(ミオクローヌス)が繰り返し起こり、深い眠りが妨げられ中途覚醒が増加する |
鉄が不足する貧血や腎不全などの病気に伴って出現することが多く、鉄不足によりドーパミン産生が妨げられることが、一因と考えられています。
睡眠薬は効きにくく、パーキンソン病に使う薬(ドーパミン補充薬)などが治療に使われます。
出典:NCNP病院「睡眠関連運動障害」、厚生労働省「周期性四肢運動障害」、厚生労働省「レストレスレッグス症候群 / むずむず脚症候群」
2-7. その他の睡眠障害
7つめの睡眠障害の種類は「その他の睡眠障害」です。
米国睡眠医学会の睡眠障害国際分類 ICSD-3に基づくと、この群にはほかの群に分類されない特殊な睡眠障害が分類されています。
・致死性家族性不眠症 ・睡眠関連てんかん ・睡眠関連頭痛 ・睡眠関連喉頭痙攣 ・睡眠関連胃食道逆流症 ・睡眠関連心筋虚血 |
3. 「睡眠障害かも?」と思ったらすべきこと

自分や家族に睡眠障害の疑いがある場合、どのように行動すべきでしょうか。以下で詳しく解説します。
1. まずは医療機関へ相談する |
3-1. まずは医療機関へ相談する
まず大切なのは、自己判断せずに、かならず医療機関へ相談することです。
たとえば、睡眠関連呼吸障害で無呼吸に陥っている場合、心筋梗塞や脳卒中の一因となります。放置したり、自己流のケアをするのではなく、専門家の指導を受けることが大切です。
睡眠障害は、内科・心療内科・精神科・脳神経内科・耳鼻咽喉科などの医師が治療にあたっています。
ただし、すべての医師が睡眠医療に詳しいわけではないので、注意が必要です。
かかりつけ医がいて、その医師が睡眠医療に詳しい場合は、かかりつけ医に相談できます。
一方、新たに睡眠医療の専門性が高い医師を探して受診したい場合には、以下の方法があります。
・睡眠障害専門外来のあるクリニックを探して受診する ⇒ 参考:全国の睡眠障害専門外来のある病院・クリニック(Caloo) ・睡眠医療認定を受けている専門医を探す ⇒ 参考:日本睡眠学会専門医、 日本睡眠学会専門医療機関 |
国内で専門性の高い医療機関の具体例を挙げると、NCNP 病院(国立精神・神経医療研究センター)の睡眠障害外来があります。
※NCNP病院は東京都小平市にある、国立高度専門医医療センターの病院です。
【NCNP病院の睡眠障害外来の特色】
睡眠障害外来では、日本睡眠学会睡眠医療認定医による診断・治療、日本睡眠学会睡眠医療認定検査技師による検査、臨床心理士による不眠症に対する認知行動療法を行っています。
中学生以下は、小児神経科で専門の医師が担当しています。
脳神経内科疾患に伴う様々な睡眠障害に対しては脳神経内科医と、また、精神疾患に伴う様々な睡眠障害に対しては精神科医と、それぞれ連携し診療しています。
3-2. 初診までに用意しておくとよいもの
初診までに用意しておくとよいものとしては、前述のNCNP病院 睡眠障害外来が受診当日に持参するように求めている、「問診票」と「睡眠日誌」が参考になります。
ほかの医療機関を受診する際にも、同様の内容を準備しておくとよいでしょう。
【問診票】

【睡眠日誌】
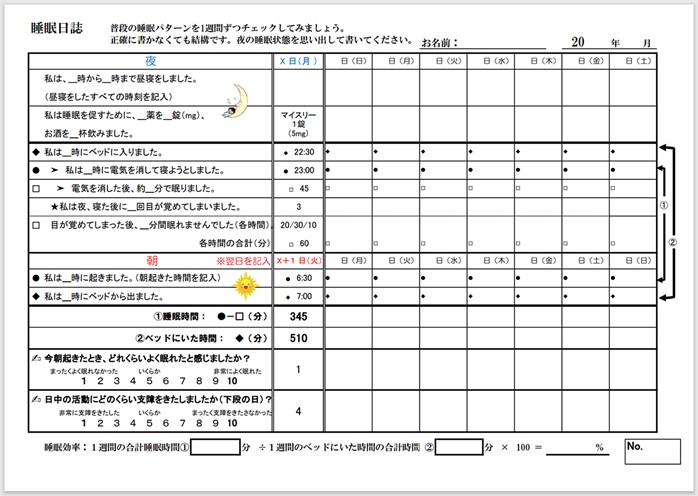 出典:NCNP病院「睡眠日誌」
出典:NCNP病院「睡眠日誌」
詳しくは、睡眠障害外来(NCNP病院)のページにてご確認ください。
3-3. 医療機関で行われる検査と治療法の例
医療機関を受診すると、どのような検査・治療が行われるのか、気になる方もいるでしょう。
まずは、必要に応じて、以下のような検査が行われます。
【実施する検査の例】
・血液検査 ・心電図検査 ・頭部画像検査(MRIなど) ・終夜睡眠ポリグラフ検査(PSG検査)※脳波・眼球運動・心電図・その他の生体活動を測定 ・反復睡眠潜時測定検査(MSLT検査)※日中の眠気を測定 |
NCNP病院の場合、
〈PSG検査を含め、全部で約5万円程度かかります(※健康保険利用時、3割負担の場合)〉
と記載があります。
検査の結果を踏まえて、さまざまな治療が選択されます。
【治療の例】
・薬物療法:睡眠薬やその他の薬を使って治療する ・認知行動療法(CBT-I):不眠が続いてしまう生活スタイルや考え方の「くせ」を調整する ・睡眠力アッププログラム:少人数のグループで知識のレクチャーだけでなく、よりよい睡眠を得るための体験も行う ・光治療(高照度光療法):生物時計のリズムを変える作用のある高照度光を利用して生物時計の刻むリズムを調整する ・CPAP療法、口腔内装置:持続陽圧呼吸療法にて気道に空気を送り呼吸を確保する |
4. 睡眠障害と向き合う心構え

最後に、睡眠障害と向き合う心構えについて、お伝えします。
1. 長期戦と捉えて焦らない |
4-1. 長期戦と捉えて焦らない
1つめは「長期戦と捉えて焦らない」ことです。
睡眠障害の治療法は多種多様ですが、すぐに改善するような類いのものではありません。
たとえば光治療の場合、前述のNCNP病院では入院による治療を実施していますが、
〈原則的には3週間、精神科病棟での入院治療〉
と記載があります(参考:NCNP病院「睡眠障害外来」)
入院して最善の体制で治療したとしても、3週間が必要なことを考えると、入院せずに自宅で取り組む場合には、より時間がかかるでしょう。
取り組みをスタートしてすぐに、目覚ましい改善が見られなかったとしても、焦らないでください。
失望したり投げやりになったりすることなく、長期的な視点で取り組みを続けて行くことが大切です。
4-2. 必要なときには助けを求める
2つめは「必要なときには助けを求める」ことです。
睡眠障害の悩みは、眠りそのものだけではありません。学業や仕事、人間関係にも影響を与え、深く苦しむ方が多いでしょう。
たとえば、ナルコレプシーで仕事中に寝てしまう、レム睡眠行動障害で睡眠中に暴力を振るってしまう、不眠症でイライラしてしまう、などが挙げられます。
精神的な苦しみが、睡眠障害とは別のメンタルヘルス不調につながることもあります。一人で抱え込まないようにしましょう。
繰り返しお伝えしていることですが、まず医療機関を受診することが大切です。それに加えて、カウンセラーなどの専門家に相談することも検討してください。
4-3. 自分でできる睡眠習慣と環境の整備に取り組む
3つめは「自分でできる睡眠習慣と環境の整備に取り組む」ことです。
睡眠障害の治療では、生活に関する指導も多く受けます。医師の指示に従いながら、睡眠習慣と環境の整備に積極的に取り組んでいきましょう。
【生活に関する指導の例】
・睡眠の質を下げる嗜好品(カフェイン、ニコチン、アルコール)を避ける ・入浴、歩行、運動を行う ・規則的な生活を心掛ける ・決まった時間に食事を取る ・毎日同じ時刻に起床・就寝する |
寝室の環境では、「光・温度・音」の3つの要素が重要となります。
【寝室の環境を整える3要素】
・光:朝日を浴び、日中は明るく、夜は暗い環境を心がけることで体内時計が整います。朝はカーテンを開け、室内に光を取り入れましょう。夜は室内照明を弱くして光の量を減らし、できるだけ暗い環境で眠りましょう。
・温度:室内は快適と感じられる適度な室温を心がけましょう。冬は毛布や衣服で調整するだけでなく、エアコンなどを活用し、室温を調整しましょう。ただし、乾燥に留意しましょう。寝る前にお風呂に入り一度体温を上げることで、その後に体温が下がりやすくなり、眠りにつきやすくなります。
・音:騒音は眠りを妨げるのでできるだけ静かな環境で眠りましょう。落ち着いた音楽を聴くと寝付きがよくなります。リラックスのために心地よい静かな音楽をかけることもよいでしょう。
とくに、季節によって気温や湿度が大きく変わる日本の環境では、布団の中の温度・湿度(寝床気候といいます)をコントロールすることが、睡眠の質に影響します。
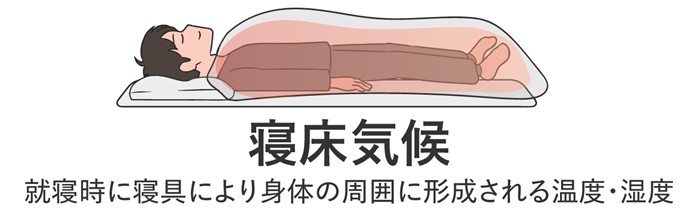
より適切な寝具をお探しの方におすすめなのは、寝床気候の温度・湿度を快適に整えやすい「羽毛布団」です。
以下に関連ページのリンクを記載しますので、お役立てください。
【羽毛布団の関連ページ】
・都留のふとん?~実は日本でトップクラスの質と量を誇る MADE IN 都留~ |
5. まとめ
本記事では「睡眠障害とは?」をテーマに解説しました。要点をまとめておきましょう。
睡眠障害とは、睡眠に関連した多種多様な病気の総称で、大きく7つに分類されています。
| 1. 不眠症 2. 睡眠関連呼吸障害群 3. 中枢性過眠症群 4. 概日リズム睡眠 – 覚醒障害群 5. 睡眠時随伴症群 6. 睡眠関連運動障害群 7. その他の睡眠障害 |
「睡眠障害かも?」と思った方のために、以下を解説しました。
|
睡眠障害と向き合う心構えとして、次の3つを心掛けましょう。
|
睡眠障害は、深刻な悩みにつながることの多い病気ですが、適切に治療することで前向きな変化を期待できます。専門家の指導を受けながら、対処していきましょう。

コメント